خون مصنوعی و کاربردهای آن
بر طبق آمار ، تنها در ایالات متحده ی آمریکا هر دو ثانیه ، یک نفر نیازمند خون است که معمولا این نیاز توسط بانک خون مرتفع میشود. بر همین اساس سازمان صلیب سرخ جهانی نیازمند هشتادهزار واحد خون به صورت روزانه است و این در حالی است که دسترسی به بیش از سی و شش هزار واحد در روز میسر نیست. از طرف دیگر آمارها نشاندهنده ی این نکته هستند که تنها چهار درصد از افراد جامعه داوطلب اهدای خون هستند. همچنین نیاز به خون بهطور سالیانه شش درصد افزایش دارد ؛ در حالی که اهدای خون نرخ رشد سه درصدی را نشان میدهد. از این رو کاملا واضح است که خون مصنوعی ضروری است. در این مقاله با خون مصنوعی ، دلایل نیاز به آن ، ویژگی های خون مصنوعی ، نقاط ضعف و قوت انواع خون مصنوعی و تفاوت و شباهت های انواع خون مصنوعی آشنا خواهیم شد.
چرا به خون مصنوعی نیاز است؟
همانطور که میدانیم ، خون طبیعی انسان به گروه های مختلف با بارهای مثبت و منفی تقسیمبندی میشود و هر فرد ، به هنگام گرفتن خون تنها باید از گروه خونی خود یا گروه های مشابه که سازگاری دارند ، خون دریافت کنند. زیرا در غیر این صـورت ، درصـد احتمال مرگ فرد گیرنده ی خون بسیار بالا می رود. از طرف دیگر تنها گروه خونی O منفی است که به عنوان دهنده عمومی به حساب می آیند. اما متأسفانه تعداد افراد دارای این نوع گروه خونی بسیار اندک است. اگرچه دستگاه ها و روشهای تشخیصی گروه خونی پیشرفت زیادی داشته اند ، اما به هنگام بروز سوانح و جراحات شدید بهویژه در تصادفات و میدان نبرد که ثانیه ها نیز حیاتی هستند. بسیار زمانبر هستند. لذا از نقطه نظر نوع گروه خونی ، داشتن یک جایگزین مناسب بدون داشتن نگرانی از نوع گروه خونی بسیار کارگشا خواهد بود. این مواد مصنوعی شامل گلبول های قرمز ، سفید و پلاکت و پلاسما نیستند ، اما تا زمانی که سلولهای مغز استخوان زایایی خود را باز نیافتهاند ، میتواند رهایش اکسیژن را بر عهده گیرند.
حضور این خون ، با ویژگی های منحصر بفرد جهت تزریق به تمام انسانها و حتی حیوانات ، در میدان های نبرد ، آمبولانس های اورژانس و اتاق عمل ، بسیار مفید خواهد بود. علاوه بر مشکل مطرح بودن انواع گروه خونی ، مسأله ی کوتاه بودن مدت زمانی که می توان خون های اهدا شده را مورد استفاده قرار داد نیز مطرح میشود. چرا که این خونها را حداکثر تا مدت چهل و دو روز میتوان مورد استفاده قرار داد. علاوه بر این ، خون های بایگانی شده به دلیل از دست دادن نیتریک اسید ، احتمال تنگ شدن و انسداد عروق را در شخص پذیرنده افزایش میدهد. همچنین گلبول های قرمز انعطاف خود را در نتیجه ی ماندگی از دست میدهند. با توجه به شرایط نگهداری خون طبیعی ، باید به فکر جایگزینی بود که بدون نیاز به انجماد بتوان آن را ذخیره سازی کرد. از دیگر سو ، انتقال بیماریهای مختلف مانند انواع هپاتیت های B و C و ایدز از طریق خون ، یکی دیگر از مشکلات نسبی استفاده از خون اهدا شده است. البته درصد انتقال این بیماریها با توجه به عملیات پالایشی و انجام آزمایشات مختلف ، تا اندازهی قابل ملاحظهای کاهش مییابد ، اما به صفر نمیرسد. بنابراین نیاز به یک مادهی جایگزین که از لحاظ بیولوژیکی توانایی انتقال آلودگیها و عفونتها را نداشته باشد ، احساس میشود.
قصه از کجا شروع شد؟
پس از معرفی سیستم گردش خون ، توسط ویلیام هاروی ، به سال 1616 تلاشهای گسترده جهت یافتن جایگزینهای مناسب خون صورت پذیرفت. به عنوان مثال ، از مواردی مانند آبجو ، شیر ، اوره و حتی خون حیوانی استفاده شد. اما هیچکدام موفقیتآمیز نبودند تا اینکه دکتر کارل لندشتینر ، در سال 1930 موفق به معرفی انواع گروهها شد و قدم مؤثری در شناخت ماهیت خون برداشت. با بروز جنگهای جهانی اول و دوم ، به علاوه نیاز مبرم سربازان و مجروحان جنگی به خون و نهایتاً کمبود منابع خونی در بیمارستانها ، تلاش ها جهت یافتن خون جایگزین قوت گرفت تا جایی که در سال 1947 بانک جهانی خون توسط صلیب سرخ آمریکا تأسیس شد.
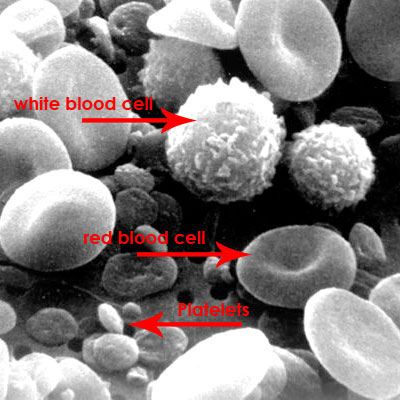
خون مصنوعی چیست؟
هدف ابتدایی استفاده از خون مصنوعی ، توانایی انتقال اکسیژن و جبران کردن کاهش خون شدید ناشی از خونریزیهای شدید است که در حقیقت به عنوان یک حجم دهنده مورد استفاده قرار بگیرند. پس بنابراین میتوان یک تقسیم بندی برای خون مصنوعی به این صورت در نظر گرفت:
خون مصنوعیحجم دهنده یا Expander
- پایهی کلوئیدی
- پایهی شبکهی بلوری
حمل کنندهی اکسیژن Oxygen Carrier
پایهی هموگلوبین
پرفلوروکربن
همانطور که اشاره شد ، دو نقش مهم برای خون مصنوعی در نظر گرفته شده است که درصورت رسیدن به این دو خاصیت ، هدف نهایی خون مصنوعی تجلی خواهد یافت: حمل کنندهی اکسیژن و حجم دهندهی پلاسما. خون مصنوعی جهت تقلید یا تکمیل عملکردهای خون طبیعی به بدن شخص پذیرنده تزریق میشود. از این حیث باید دارای خصوصیات زیر باشد:
- سمیت نداشته باشد و علائم آلرژیک تولید نکند.
- هیچگونه واکنشی باخون فرد پذیرنده نداشته باشد.
- دارای حداقل عوارض و اثرات جانبی باشد.
- قابلیت مانایی در گسترهی وسیعتری از دما را داشته باشد.
- از پایداری بالایی برخوردار باشد.
- قیمت مناسب داشته و استفاده از آن ایمن باشد.
ناگفته پیداست که شاید مهمترین وظیفه ی اصلی خون طبیعی ، رساندن اکسیژن و مواد غذایی به بافتها و گرفتن دی اکسید کربن از بافتها است که این فرآیند تبادل گازها در خون مصنوعی هم انجام پذیر است. این تفاوت به نوع گروه خونی و مدت نیمه عمر آن بستگی داشته و متابولیسمهای متفاوتی دارد. از طرف دیگر تروما و خونریزیهای شدید ناشی از قطع عضو که آسیب جدی به سیستم گردش خون وارد میکند و از حجم خون به شدت کاسته می شود ، به مرحله ای خواهیم رسید که دیگر حجم باقیمانده ی خون طبیعی ، پاسخگوی اکسیژن رسانی به بافتها نخواهد بود و قلب نیز دچار نارسایی در پمپاژ خون میشود. اینجا وظیفهی جبران کمبود حجم خون ، از طریق تزریق میزان لازم خون مصنوعی بر مشکلات غلبه مینماید و عملا ادامهی حیات میسر خواهد بود.
انواع خون مصنوعی
با توجه به دانش و نحوهی استفاده از خون مصنوعی و کارکرد آن ، دو نوع از این ماده تاکنون شناخته شده و اکثر تلاش دانشمندان بر سنتز این دو نوع خون مصنوعی متمرکز شده است. هر چند روشهای دیگری برای تولید خون مصنوعی وجود دارد. قبل از تشریح دو نوع خون مصنوعی ، به توضیح مختصر چند روش جدید و منحصر به فرد در تهیه ی خون مصنوعی میپردازیم.
- تهیهی خون مصنوعی از سلولهای بنیادی که طی این روش اریتروسیت از سلولهای بنیادی گرفته شده و پس از غنی سازی به خون تبدیل میشود.
- استفاده از زنجیرهی بتاگلوبین که در سلولهای قرمز کودکان یافت میشود که پس از کشت سلولی ، رشد زنجیره را خواهیم داشت.
- استفاده از اریتروسیت و تولید آنها در حجم بیشتر
- استفاده از کاتیوپلاسم که قطر بیشتری نسبت به هموگلوبین داشته و توانایی حمل اکسیژن را نیز داراست.
لازم به ذکر است ، روشهای جدیدی وجـود دارد که با تعریف کلاسیک خون مصنوعی تفاوت دارند و شاید بتوان گفت که این روشها ، روشهای تحریکی جهت تولید بیشتر خون طبیعی است.

PFCs
این ماده ترکیب شیمیایی است و از نمکها ، مواد مغذی ،آنتی بیوتیکها، ویتامینهای مختلف که مجموعاً هشتاد ماده ی مختلف را دربر میگیرد، تشکیل میشود. از لحاظ فیزیکی چهل برابر کوچکتر از گلبولهای قرمز است. کوچک بودن PFCs این مزیت را برای این ماده به همراه دارد که توانایی عبور از باریک ترین مویرگها را فراهم میسازد لذا جهت درمان اعضایی که به علت کمبود خون رسانی دچار فساد شدهاند و نیز بافتهای سرطانی مفید است. PFC قابلیت استریل شدن به وسیلهی گرما را دارد. همچنین تا 48 ساعت در شرایط مساعد دمای اتاق ، قابلیت ذخیره دارد. از سوی دیگر به علت خنثی بودن مواد به کار رفته در ساخت و تولید آزمایشگاهی آن ، قابلیت انتقال عوامل عفونی را نخواهد داشت. از قابلیتهای بسیار جالب این ماده کافیست بدانید که تا پنجاه برابر خون طبیعی توانایی حمل اکسیژن دارد. از PFC میتوان با بهره گیـری از روشهای رهایش دارو ، در درمان برخی بیماریها استفاده کرد. PFC با اکسیژن وارد واکنش نمیشود و دارای تأثیرپذیری کمی از پارامترهایی مانند دما و PH در گردش خون است. اولین PFC تولیدشده ، مادهای با نام تجاری Fluosol-DA 20% بود که توسط شرکت ژاپنی Green Cross corp of Osaka در سال 1989 به بازار عرضه شد. این ماده دارای تأییدیهی FDA نیز بود ولی سرانجام به دلایل هزینهای بالای تولید و محدودیت در موفقیت و اثرات جانبی نامطلوب در سال 1994 از بازار حذف شد. اما علاوه بر داشتن نکات مثبت ، PFC ها دارای نکات منفی نیز است که از جمله ی آن میتوان به عدم حلالیت در آب اشاره کرد. برای غلبه بر این مشکل ، این ماده در یک مایع امولسیونی مانند چربی حل می شود ، سپس به گردش خون انتقال مییابد. PFCها ساختار بی ثباتی داشته و دستخوش تخریب محیطی میشود. PFCها ویسکوزیته ی بالاتری نسبت به هموگلوبین دارند ، لذا رهایش اکسیژن در آنها با ریتم کندتری صورت میپذیرد. از طرفی احتمال وفق پیدا نکردن با ششها در آن وجود دارد. آزمایشات کلینیکی حاکی از آن است که مصرف PFC منجر به بروز علائمی مانند علائم بیماری آنفولانزا و پشت درد و سردردهای مزمن ، تب و broncho-spasm در داوطلبان میشود. مطالعات دیگری در این زمینه نشان داد که PFC میتواند سبب بالا رفتن دمای بدن به میزان 1/5-1 درجه ی سانتیگراد شود. PFC در برخی موارد میتواند منجر به کاهش شمار پلاکتهای خونی شود. اخیراً ترکیبی از سورفاکتانت و PFC موسوم به Persurf تولید و مورد آزمایش واقع شد. این آزمایشات نشان داد که Persurf ، توزیع همگن بالاتری در ریهها از خود نشان میدهد. به علاوه از همکاری بالاتری با آلوئولها برخوردار است. این ترکیب به علاوه اکسیژناسیون را بهبود میبخشد.
HBOCs
استفاده از مواد متشکل از هموگلوبین (پایه ی هموگلوبین) یکی دیگر از روشهای تولید خون مصنوعی باشد. نکته ی مهم عدم استفاده از هموگلوبین بهصورت مستقیم است. استفاده از هموگلوبین انسانی و یا حیوانی و عملیات تصفیه سازی آنها به همراه تغییر دادن ساختار DNA از مواردی است که برای تهیه ی HBOCS بهکار میرود. در واقع مشکل اینجاست که تزریق هموگلوبین خالص به علت پایدار نبودن ساختار آن ، باعث شکسته شدن هموگلوبین و بروز سمیت کلیوی میشود. پس چاره چیست؟ دانشمندان دریافتند که با کپسوله کردن مولکولهای هموگلوبین سنتز شده توسط غشاهای چربی دوتایی ، میتوان بر این مشکل فائق آمد و سمیت هموگلوبین را از میان برد. به علاوه میتوان زمان نگهداری را افزود. میتوان سطح لیپوزوم را توسط PEG اصـلاح نمود. این کار منجر به بهبود بخشیدن زیست سازگاری ، جلوگیری از تجمع در بدن ، پایدار ماندن این ساختار ، افزایش نیمه عمر و القای انحلال پذیری در آب می شود.
این گروه از مواد خونی ، دسته جالبی از طبقهبندی خون های مصنوعی هستند ؛ چرا که دارای سرعت بیشتر و عملکردی بهتر در انتقال اکسیژن نسبت به خون طبیعی دارند. زیست سازگاری بیشتری داشته و عوامل عفونی را انتقال نمی دهد. به علاوه به علت پایداری بالا در دمای اتاق ، می توان آنها را تا دو سال نگهداری کرد. آمار نشان میدهد که بیشترین بودجه و سرمایه گذاری روی این دسته از مواد مصنوعی متمرکز شده است. برای مثال ، پلیمریزاسیون خودترکیبی یکی از شیوههای سنتزی تولید HBOCs است. اما این ماده هم مانند PFCs دارای نقاط ضعف است که میتوان به عدم توانایی تولید انبوه اشاره کرد. هـمچنین باید توجه داشت که این ماده در نهایت تا 3 روز بیشتر در بدن نمی ماند و از طریق مختلف از بدن دفع میشود و نیاز به تزریق مجدد دارد. همچنین دو مانع ، کاربرد کلینیکی HBOC را تحت تأثیر قرار میدهد: انسداد عروق سیستمیک و ریوی و سپس نگهداشت بخش آهن هموگلوبین به صورت یون +2Fe. توجه به این نکته ضروریست که چون یون آهن به صورت +3Fe پیوستگی بیشتری با اکسیژن دارد ، لذا حامل کارآمدتری برای اکسیژن است. HBOCها میتوانند سبب بالا رفتن فشار خون شوند. اخیراً اثبات شده است که استنشاق نیتریک اکسید قبل از تزریق 201HBOC- (هموگلوبین پلیمریزه شده ی گاوی) به موش های زنده و هوشیار ، از اثرات سیستمیک فشار خون القاء شده جلوگیری به عمل می آورد. برخی آزمایشات نشان دادهاند که تزریق HBOCs میتواند منجربه مرگ ناشی از حمله ی قلبی شود. HBOC میتواند رادیکال آزاد درخون تولید نماید.
در این قسمت از مقاله به بررسی اجمالی تولید برخی از مواد جایگزین خون مصنوعی میپردازیم:
1- در دسامبر 2003: ماده ی PolyHeme که توسط شرکت North field laboratories تولید شد ، به مرحله ی فاز سوم تحقیقات عملی رسید.
2- درسال 2006: ماده ی PolyHeme به 720 بیمار تزریق شد که تنها 47 مورد مرگ و میر به همراه داشت.
3- درسال 2010: مؤسسه ی HTD که یک شرکت بیوتکنولوژی کانادایی است ، خبر از تولید یک نوع خون مصنوعی داد.
4- در سال 2013: شرکت IIT-Madras اقدام به تولید انبوه خون مصنوعی کرد.
مواد خون مصنوعی نیز توسط شرکت های مربوطه تولید شدند:
Oxyglobin,Hemopure: Biopure corp, Hemospan: Sangart
Dextran - Hemoglobin: Dextro-Sang corp, Hemotech: Hemobiotech
در پایان ذکر این نکته ضروری است که هیچ کدام از این مواد مصنوعی عملکرد یک خون واقعی را نداشته و بقای دائمی در گردش خون ندارند. به علاوه نیاز مبرم به خون مصنوعی یکی از مهمترین مسائل پزشکی است که نه تنها میتواند جان انسان ها را نجات دهد ، بلکه به عنوان یک عامل درمانگر نیز عمل مینماید. بنابراین تحقیقات تئوری و عملی بیشتری نیاز است تا به مرحله ی نهایی تولید محصول ، با کیفیت بالا و هزینه ی مناسب برسیم. به امید اینکه:
Let,s hope that no patient dies due to unavailability of blood
منبع: ماهنامه مهندسی پزشکی
کلمات کلیدی: biomedical engineering ، مهندسی پزشکی ، آشنایی با مهندسی پزشکی ، معرفی مهندسی پزشکی ، مهندسی پزشکی گرایش بالینی ، مهندسی پزشکی گرایش بیومکانیک ، مهندسی پزشکی گرایش بیوالکتریک ، مهندسی پزشکی گرایش بیومتریال (بیومواد) ، مهندسی پزشکی ایران ، مهندسی پزشکی دانشگاه پیام نور ، پایگاه آموزشی و اطلاع رسانی مهندسی پزشکی ، اخبار و تازه های مهندسی پزشکی ، مقالات مهندسی پزشکی ، آموزش مهندسی پزشکی ، دانلود کتاب های مهندسی پزشکی ، دانلود جزوه های مهندسی پزشکی ، دانلود نمونه سوالات امتحانی مهندسی پزشکی ، خون مصنوعی ، انواع خون مصنوعی ، Artificial Blood


.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)