سلول های بنيادی ، سازندگان بدن (بخش اول)
سلول بنيادي، سازنده بدن انسان است. سلولهاي بنيادي درون جنين در نهايت به سلول ، بافت و اندام هاي مختلف بدن جنين تبديل ميشوند. برخلاف يك سلول معمولي كه قادر است با تكثير شدن، چندين سلول از نوع خود را به وجود آورد سلول بنيادي همه منظوره و بسيار توانمند است و وقتي تقسيم شود، ميتواند به هر يك از انواع سلول ها در بدن تبديل شود. سلول هاي بنيادي از قابليت خود نوسازي هم برخوردارند. سلول هاي بنيادي خود بر دو نوع هستند. سلول هاي بنيادي جنيني و سلول هاي بنيادي بالغ.
سلول هاي بنيادي جنيني از جنين به دست ميآيند. يك جنين 3 تا 5 روزه حاوي سلول هاي بنيادي است كه به شدت در حال تكثير هستند تا اندام ها و بافت هاي مختلف جنين را بسازند. افراد بالغ نيز در قلب ، مغز ، مغز استخوان ، ريهها و اندام هاي ديگر خود سلول هاي بنيادي دارند. اين سلول ها مجموعههاي دروني مخصوص ترميم هستند و سلول هايي كه بر اثر بيماري ، مصدوميت و كهولت سن صدمه ميبينند دوباره توليد ميكنند.
تاريخچه سلول های بنيادی
نخستين باري كه دانشمندان به وجود سلول هاي بنيادي گمان بردند، در اوايل قرن20 و هنگامي بود كه نمو رويان هاي ابتدايي را مورد بررسي قرار مي دادند. نخستين تاييد وجود سلول هاي بنيادي، در اوايل دهه1960، حاصل آمد. جيمزتيل و ارنست مك كلوخ در بـنيـاد سـرطـان اونتـاريـو، در تـورنتـو كـانـادا، چگـونگـي تخـريـب سلـول هـاي خـون موشهاي آزمايشگاهي را به وسيله تابش، بررسي مي كردند. آنان دريافتند كه مي توانند با تزريق سلول هاي مغز استخوان موش هاي ديگر داراي ژنتيك مشابه ،به موش هاي مورد آزمايش، مقدار لازم سلول هاي خون اين موش ها را تامين كنند و مانع مرگ آن ها شوند.
تيل و مك كلوخ، كمتر از دو هفته پس از تزريق سلول هاي مغز استخوان،به موش هاي پذيرنده، مغز استخوان و طحال اين موش ها را آزمايش كردند. اين دو پژوهشگر چند مجموعه كلون (Clone) از سلول هاي خون پيدا كردند. آن ها انتظار داشتند كه در هر مجموعه فقط يك نوع سلول خون پيدا كنند. اما، مشاهده كردند،كه هر مجموعه كلون محتوي همه انواع سلول هاي خون است و همه آن ها فقط از يك سلول مغز استخوان پديد آمده اند. بنابراين، به گفته مك كلوخ براي نخستين بار ثابت مي شد كه چيزي از قبيل سلول بنيادي، وجود دارد.
تاريخچه پژوهش درباره سلول هاي بنيادي، نشان مي دهد كه شناسايي اين سلول ها كار ساده اي نيست. سلول هاي بنيادي، برخلاف سلول هاي عصبي، سلول هاي خون و ديگر سلول هاي بالغ، ظاهر مشخصي ندارند. بنابراين پژوهشگران،سلول هاي بنيادي را بر اساس توانايي هايي كه دارند توصيف مي كنند، نه از روي شكل و اندازه آن ها. پژوهشگران،سلول هايي را كه كشت (رشد) مي دهند، همواره آزمايش مي كنند تا ببينند آيا اين سلول ها، ويژگي هايي را كه بايد نشان دهند، مي دهند يا خير.
سلول هاي بنيادي روياني را كه از رويان ابتدايي جدا مي كنند و در محيط كشت آزمايشگاهي كشت مي دهند، ويژگي بسيار مهمي دارند: مي توانند در طي زمان طولاني همواره تقسيم و در نتيجه تجديد شوند. اين سلول ها در شرايط مناسب، پي در پي تقسيم مي شوند و سلول هاي روياني ديگري را توليد ميكنند.
در سال هاي اخير، دانشمندان پرشماري سلول هاي بنيادي را كانون پژوهش هاي خود ساخته اند. توجه كم نظير به سلول هاي بنيادي، سه علت اصلي دارد: ارزش آن ها براي پژوهش هاي پايه، دورنماي استفاده از آن ها براي درمان بيماري و آسيب ديدگي و امكان به كارگيري آن ها در توليد داروهاي جديد. دانشمندان بسياري عقيده دارند كه سلول هاي بنيادي به نياز موجود براي دارو و درمان هاي جديدي كه ممكن است رنج آدمي را كم كنند، پاسخ خواهند داد.
بهطور كلي سلول ها ي بنيادي داراي دو خصوصيت عمده هستند:
1- قدرت تكثير نامحدود
2- خصوصيت پرتواني
به عبارت ديگر، اين سلول ها ميتوانند در محيط آزمايشگاهي انواع مختلفي از سلولها را به وجود آورند. سلول هاي بنيادي را با توجه به منشا آن ها به دو دسته تقسيم ميكنند:
سلول هايي بنيادي جنيني (Embryonic Stem Cells) كه در مراحل اوليه تشكيل جنين، از آن گرفته ميشود.
سلول هايي بنيادي بالغ (Adult Stem Cells) كه پس از تولد فرد و به ويژه از مغز استخوان آن گرفته ميشود.
منشاء سلول های بنيادی بالغ
سلول هاي بنيادي بالغ همانطور كه از نامشان مشخص است، پس از تولد از فرد گرفته ميشوند. براي مثال اين سلول ها را ميتوان از بافت مغز استخوان يك فرد سالم تهيه كرد. البته بر اساس يافتههاي اخير، برخي معتقدند كه هر بافتي داراي سلول هاي بنيـادي خـاص خود است. بهطور مثال، مشخص شده كه قلب، مغز و ماهيچههاي اسكلتي هر كدام داراي سلول هاي بنيادي خاص خود هستند و همهاين سلول ها در بدن يك فرد بالغ وجود دارند. بهعنوان مثال، سلول هاي بنيادي قلبي بيشتر در ناحيه نوك قلب و سلول هاي بنيادي مغزي به طور عمده در ديوارهي بطن مغز متمركز هستند. با اين حال دقيقا مشخص نيست كه منشاء اين سلول هايي بنيادي گوناگون، چه سلولي است و آيـا منشـاء همه اينها همان سلول هاي مغز استخوان هستند كه هر يك به سمت اندامخاصي مهاجرت كرده و به سلول هاي بنيادي خاص آن تبديل ميشوند، يا منشاء ديگري براي آنها وجود دارد.
منشاء سلول های بنيادی جنينی
بـــــنيـــــاخــتـــــههـــــاي جــنــيــنـــــي در مـــــرحــلــــه بـلاستـوسيسـت از تـوده سلـولـي داخلـي گـرفته ميشوند. بلاستوسيست يكي از مراحل دوران جنيني است كه به لحاظ مرفولوژي، شبيه يك توپ توخالي است.سلول هاي محيط اين توپ تروفوبلاست هستند كه جفت را ميسازند. در داخل اين توپ هم تعدادي سلول جمع شدهاند كه در مراحل بعدي، به جنين تبديل ميشوند. اگر اين توده سلول هاي داخلي را برداشته و در مــحــيـــــط آزمـــــايــشــگــــاهــــي كــشــــت بــــدهــنــــد، بنياختههاي جنيني ايجاد ميشوند. اما هنوز به طــور دقـيــق مـشخـص نيسـت كـه آيـا ايـن تـوده سلولهاي داخلي منشا ء بنياختههاي جنيني هستند، يا اينكه فرايند مذكور، حاصل شرايط محيطي بوده و توده سلول هايي داخلي در محيط آزمايشگاهي سلول هاي ديگري را ميسازند كه آن ها به بنياختهجنيني بدل ميشوند.
روند كار سلول بنيادی جنينی
سلول بنيادي جنيني در درون بدن به جستجو مـيپـردازد و نـواحـي آسيـب ديـده را مـييابد و سپس سعي در ترميم و درمان آن قسمت مي كند و در عيـن حـال توليد مثل نيز مي كند كه خود سبـب تحـريـك مكانيزم ترميمي بدن مي شود. معـالجـاتي كه درآن مركز به روش سلول هاي بـنـيــادي انـجــام مــيگـيــرد، آنـتــيژنيـك نبـوده و ميتوانند بدون هرگونه تاثير متقابل ، پس زني ، عدم جواب به درمان دارويي يا هرگونه تاثيرسوء جانبي به هر بيماري ، اعمال شوند. هنگامي كه يك بيمار سلول تازه جنيني را دريافت ميكند، اولـين عمل اين سلول ها، تحريك سلول هاي موجود در سيستم ميزبان هستند و سبب تقويت آن ها ميشوند. سپس اين سلول ها ، جايگزين سلول هاي ايمني ميزبان ميشوند و در نتيجه با آن ها پيوند ميخورند. اين بدان معنا است كه آن ها به طور مستمر سلول هاي جنيني بيشتري را رشـد داده و بـاعث به وجود آمدن يك سيستم ايـمـنــي جــديــدتــر و قـويتـر مـيشـونـد. درمـان سرطان با اين روش ، اين امكان را فراهم ميآورد كــه شـيـمــي درمــانــي و پــرتــو درمـانـي بـه مـدت طولانيتري ادامه يابد و در واقع تاثيرات جانبي آن ها را حذف مي كند.
نكته بسيار مهمي كه بايد مورد توجه قرار گيرد آن است كه در حال حاضر، تنها كاربرد بالقوه سلول هاي بنيادي، ساخت سلول هاي مختلف و تا حدي بافت است. بهعبارت ديگر، در حال حاضر سلول هاي بنيادي (بالغ و جنيني) را صرفا ميتوان براي ترميم بافتها و اندامهاي آسيبديده استفاده كرد. در يك جمله، مهمترين كاربرد فعلي سلول هاي بنيادي، در سلولدرماني است و اين تصور كه ميتوان از سلول هاي بنيادي براي توليد اندامهايي مثل قلب، كبد، كليه و غيره استفاده كرد، لااقل در شرايط كنوني اشتباه است.توليد اندام، شرايط بسيار پيچيدهاي را طلب ميكند كه در حال حاضر بشر تكنـولوژي آن را در اختيار ندارد. زيرا براي اين منظور، اولا بايد سلول ها را كشت صعودي داد؛ ثانيا بايد به سلول هايي كه در عمق كشت سلولي قرار گرفتهاند، غذارساني كرد. يعني بايد كشت سلولي و غذارساني به آن ها در يك مقياس سهبعدي صورت گيرد، كه در حال حاضر امكان آن وجود ندارد. البته شايد بتوان در سالهاي آتي به اين امر نيز دست پيدا كرد.
از كـاربـردهـاي بـالقـوه ايـن سلـول هـا در روش "سلـولدرمـانـي" مـيتـوان بـه تـرميـم بـافـتهـاي آسـيـب ديـده بدن از جمله غضروف، كبد، ماهيچه و غيره اشاره كرد كه ميتواند دامنه كاربرد سلول هاي بنيادي را در آينده افزايش دهد.
كاربردهای مورد انتظار سلول های بنيادی در علوم پزشكی
هـر چـنـد اسـتـفـاده از سـلـول هـاي بـنيادي، در مراحل اوليه خود به سر ميبرد، اما متخصصان معتقدند در آيندهاي نهچندان دور، اين سلول ها كاربردهاي وسيعي در علم پزشكي خواهند داشت. با اين اعتقاد، هماكنون در اقصي نقاط جهان تحقيقات وسيعي در خصوص استفاده از سلول هاي بنيادي براي تامين سلامت انسان در حال انجام است. در ادامه به چند نمونه از كاربردهاي نزديك به حصول سلول هايي بنيادي اشاره ميشود:
تـرميـم بـافـتهـاي آسيـبديـده قلـب، تـرميم بــافــتهــاي اسـتـخــوانــي، درمــان بـيـمـاريهـا و ضايعات عصبي، ترميم سوختگيها و ضايعات پـوسـتـي، تـرمـيم لوزالمعده (پانكراس) و ترشح انسولين، آزمون تاثير داروهاي جديد، استفاده از سلول هاي بنيادي بالغ براي طب پيوند.
بـيـشتر سلول هاي تخصص يافته انسان اگر آسيب سختي ببينند يا بيمار شوند، نمي توانند با فـــرايــنـــدهـــاي طـبـيـعــي جــايـگــزيــن بـشــونــد. از سلولهاي بنيادي براي پديد آوردن سلول هاي تـخـصـص يـافـتـه سـالـم و كـارامـد مي توان بهره گرفت و اين سلول ها را جايگزين سلول هاي آسيب ديده بيمار كرد.
جـــايــگـــزيـــن كـــردن ســلـــول هـــاي بـيـمــار بــا سـلـولهـاي سـالم را سلول درماني مي نامند و مانند فرايند جايگزين كردن اندام است؛ البته، در ايــن جــا بـه جـاي انـدام تـنـهـا از سـلـول هـا بـهـره ميگيرند. برخي بيماري ها و آسيب ها را مي تـوان بـا جـايگـزين اندام سالمي درمان كرد، اما انـدوختـه انـدام هـا اهـدايـي بسيـار انـدك اسـت. ســلــول هــاي بـنـيــادي مــي تــوانـنــد ســرچـشـمــه جايگزيني و نوشدن سلول هاي تخصص يافته بـاشـنـد. بـه تـازگـي، پـژوهـشگران بهره گيري از سـلـول هـاي بـنـيـادي جـنـيني و بالغ را به عنوان خاستگاه گونه هاي سلولي تخصص يافته، مانند سـلـول هـاي عـصـبـي، سـلـول هاي ماهيچه اي، سلول هاي خون و سلولهاي پوست، بررسي مـيكـنـنـد تـا آن هـا را براي درمان بيماري هاي گوناگون به كار برند.
سلولدرمانی و مهندسی بافت
منابع اصلي سلول هاي بنيادي شامل مغز استخوان، بند ناف و جفت است . امروزه استفاده از اين سلول ها جهت ترميم بافت هاي آسيب ديده انساني در حال گسترش است .
جالب اينكه سلول هاي بنيادي، چند پتانسيلي هستند يعني قابليت تبديل به بافتهاي مختلف را دارند اعم از بافت عصبي ، عضلاني ، پوششي و غيره كه اين توانائي محور اصلي توجه به سلول هاي بنيادي است.
مزيت اصلي سلول هاي بنيادي بند ناف اين است كه بسيار اوليه بوده و توان تمايز بالايي دارند.همچنين سلول هاي مشتق از مغز استخوان (BMSCs) توان تمايز بالايي دارند.اغلب سلول هاي بدن انسان عملا قادر به تقسيم نيستند و بسياري از زمان تولد تا مرگ شخص، بدون تقسيم شدن حضور دارند.
البته بعضي بافت هاي بدن نظير خون، پوست و لوله گوارش داراي چرخه بازسازي سريعي هستند و در هر روز ممكن است چندين سلول جديد بسازند. به عنوان مثال يك مرد متوسط با وزن 70 كيلوگرم در هر روز 1011*2 سلول خوني مي سازد. همچنين روزانه ميليون ها سلول پوستي و گوارشي ساخته مي شود. سلول هاي بنيادي سلول هايي هستند كه قادر به همانندسازي خود هستند و نيز مي توانند طي فرايند تمايز به يك يا انواعي از سلول هاي بالغ تبديل شوند.
امروزه محققان در حال بررسي و آزمايش امكان كاربرد سلول هاي بنيادي در درمان بيماري هاي مختلف هستند. از جمله بيماري هايي را كه اميدهاي زيادي به درمان آن ها مـي رود مـي تـوان بـه آلـزايـمر و پاركينسون، آسيب هاي نخاعي، ديابتها (از طريق جايگزين كردن سلول هاي پانكراتيك ترشح كننده انسولين)، بيماري هاي كرونري قلب (با جايگزيني سلول هاي ماهيچه اي قلب)، بيماري هاي كبدي مثل سيروز و غيره اشاره كرد.
سلول هاي بنيادي قادر به ايجاد هر نوع سلولي در بدن هستند. آن ها مي توانند تحت تـأثـيـر بـعـضـي شـرايـط فـيـزيـولـوژيـك يـا آزمـايـشـگـاهي به سلول هايي با عملكردهاي اخـتـصـاصـي مـانـنـد سـلول هاي عضلاني قلب يا سلول هاي توليدكننده انسولين در پانكراس وغيره تبديل شوند.
به طور كلي سلول هاي بنيادي به سه دسته تقسيم ميشوند:
سلول هاي بنيادي بزرگسال
سلول هاي بنيادي جنيني
سلول هاي بنيادي بند ناف
سلول های بنيادی بزرگسال
سلول هاي بنيادي بزرگسال مانند همه سلول هاي بنيادي ديگر دو ويژگي مشترك دارند؛ اول اينكه قادر به ساخت كپي هاي خود به مدت طولاني هستند و دوم اينكه ميتوانند به سلول هاي بالغي با خصوصيات مورفولوژيك شناخته شده و با عملكرد اختصاصي تبديل شوند.
ايـن سـلـول هـا قـادر نـيستند به همه نوع سلول تمايز پيدا كنند بلكه تنها قادرند به سلولهاي بالغ همان بافتي كه در آن هستند تبديل شوند (مثلا سلول هاي بنيادي مغز استخوان كه به سلول هاي خوني تبديل مي شوند.) سلول هاي بنيادي بزرگسال بسيار كم و نادر هستند به عنوان مثال از هر 10 تا 15 هزار سلول مغز استخوان تنها يك سلول از نوع سلول هاي بنيادي است. منشاء و چگونگي شكل گيري اين سلول ها به طور دقيق مـشـخـص نـيـسـت و فرضيات مختلفي براي آن مطرح شده است از جمله اينكه اين سلولها در هنگام تمايز جدا از بقيه مانده و تمايز نيافته اند. امروزه سلول هاي بنيادي از بافت هاي مختلفي از جمله خون، مغز، نخاع، لوله گوارش، پوست، عضلات و غيره جدا شدهاند.
سلول های بنيادی بند ناف
سلول هاي بنيادي سلول هاي بند ناف همانطور كه از نامشان بر مي آيد از خون بند ناف در هنگام وضع حمل جدا مي شوند و قابل نگهداري هستند تا در آينده در صورت لزوم براي همان بچه يا اعضاي خانواده وي يا براي شخص ديگري استفاده شوند.
استخراج، نگهداری و استفاده از سلول های بنيادی بند ناف
در حال حاضر، يكي از مطرحترين ايدهها در زمينه سلول ها ي بنيادي، استفاده از قابليتهاي منحصر به فرد سلول هاي بنيادي بند ناف است. مزيت اصلي اين سلولها آن است كه بسيار اوليه بوده و توان تمايز بالايي دارند. به طوريكه بر اساس نتايج تحقيقات انجام شده، منشا تمام سلول هايي كه پس از مراقبت هاي آزمايشگاهي و پيوند به بدن توانستهاند به طور كامل به سلول هاي عضلاني قلب تمايز يابند، از سلولهاي ACC133+ بند ناف بوده است. البته بر اساس نتايج منتشر شده در برخي از مقالات، علاوه بر سلول هاي مذكور، سلول هاي مشتق از مغز استخوان ( BMCs ) شامل تمام انواع منونوكلئرها و سلول هاي ACC133+ مشتق از مغز استخوان هم قادرند به سلول هاي عضلاني قلب تبديل شوند. البته به نظر ميرسد نتايج اخير بـه بـررسـيهـا و تحقيقـات بيشتـري نيـاز داشتـه باشد.
مزيت ديگر اين سلول ها، نداشتن مشكل دفع پيوند سلول هاي بنيادي جنيني است. چراكه از خـود فـرد اخـذ مـيشـود و در سـالهـاي بعدي زندگي،دوباره به همان شخص تزريق ميشود. بر اين اساس، اين ايده در دنيا مطرح شده است كه نمونه سلول هاي بندناف هر شخص در ابتداي تولد گرفته شود و براي سالهاي بعد براي خود فرد ذخيره شود. حتي در حال حاضر، عليرغم ايــنكــه هـنــوز وضـعـيــت روشـنــي بـراي پـيـونـد سلـولهـاي بنـد ناف وجود نداشته و سؤالات زيـادي در مـورد احتمـال رد پيـونـد سلـول هاي بيگـانه (هترولوگ) مطرح است اما با اينحال توصيه ميشود براي افرادي كه در مراحل وخيم بـيـمـاري قلبـي بـوده و در انتظـار دريـافـت قلـب پيوندي بهسر ميبرند، در كنار تجويز داروهاي سـركـوبكـنـنـده سيستم ايمني، از روش پيوند سلول هاي بندناف بهعنوان يك روش كمكي استفاده كنيم. با اين عمل، بيمار شانس بيشتري براي زنده ماندن تا زمان دريافت قلب را خواهد داشت. اين روش بهويژه در بيماران كهنسال كه سـلـول هـاي بـنـيـادي مغز استخوان آن ها براي پيوند كافي نيست، از اهميت بالاتري برخوردار اســت. از ايــنرو، امــروزه در اغـلــب كـشــورهـا بانكهاي ويژهاي براي جداسازي و نگهداري سلول هاي بنيادي بندناف نوزادان تاسيس شده است.
پيوند سلول های بنيادی بالغ:
پيوند سلول های بنيادی جانبی خون
اگرچه اغلب سلول هاي بنيادي خون در مغز استخوان ساكن هستند، بخش كوچكي از آن ها در جريان خون وجود دارند. اين سلول هاي بنيادي جانبي همهكاره ميتوانند درست شبيه سلول هاي بنيادي مغز استخوان براي درمان لوسمي و ديگر سرطان ها و اختلالات خوني بهكار آيند. جمعآوري و استخراج PBSCها كه از خون در حال جريان بـهدسـت مـيآيند، آسانتر از سلول هاي مغز استخوان (كه بايد از ميان استخوان ها استخراج شوند) است. اگرچه PBSCها در جريان خون پخش هستند، جمعآوري آن ها به مقداري كه براي ترتيب دادن يك درمان كافي باشد، خود ميتواند يك چالش بزرگ باشد.
پيوند سلول های بنيادی خون بند ناف
نوزاد تازه متولد شده ديگر نيازي به بند ناف خود ندارد. به همين دليل از قديم به عنوان يك محصول فرعيفرايند تولد ، دور ريخته ميشود. اما در سالهاي اخير ثابت شده است كه بند ناف منبعي غني از سلول هايي بنيادي همهكارهي خون است و به همين دليل مـيتـواند در درمان انواع بيماريهايي كه توسط PBSCها و سلولهايي بنيادي مغز استخوان درمان ميشوند، بهكار آيد.
احتمال رد پيوند سلول هاي بنيادي خون بند ناف، نسبت به سلول هايي بنيادي مغز استخوان و سلول هاي بنيادي جانبي خون كمتر است. شايد اين به خاطر اين باشد كه سلول ها هنوز ويژگيهايي را كه سيستم ايمني بدن فرد دريافتكننده ، آن ها را به اين وسيله شناسايي كند و به ايشان حمله كند.
دو ويژگيهمهكاره بودن و در دسترس بودن سلول هايي بنيادي خوني بندنافي باعث ميشود در درمآن هاي پيوندي از آن ها به وفور استفاده شود.
دسترسي انسان به فناوري تكثير سلولهاي بنيادي (بنياختهها) و به كارگيري آن ها براي توليد سلول هاي ديگر، از جمله مباحث نوين در علوم زيستي است. انتظار مي رود اين فناوري در سالهاي آتي، انقلاب بزرگي را در عرصه علوم گوناگون به ويژه پزشكي پديد آورده و در درمــــان بــــرخـــي از بـيـمـــاري هـــاي صعبالعلاج انسان مفيد واقع شود. يكي از اين موانع بر سر راه استفاده از سلول بنيادي، مشكل پـس زدن اسـت. اگـر سلولهاي بنيادي جنيني اهدا شده به يك بيمار تزريق شوند ممكن است سيستم ايمني بدن بيمار اين سلول ها را مهاجمان خـارجـي تـلـقـي كرده و به آن ها حمله كند. اما استفاده از سلول هاي بنيادي بالغ تا حدودي از ايـن مـشـكـل مـيكـاهـد. زيرا سيستم ايمني بدن بـيـمـار سـلـول هـاي بـنـيـادي خـود بـيـمـار را پس نميزند.
مخالفت جامعه جهاني با پديده شبيه سازي مـولـد انـسان گسترده است. اما به نظر ميرسد بسياري از كشورها با انجام تحقيقات پزشكي بـراي مقابله با بيماريهايي چون پاركينسون ، آلـزايـمـر ،بـيـماريهاي قلبي و سرطان ازطريق توليد جنين هاي آزمايشگاهي و همچنين تحقيق و بررسي روي آن ها به منظور ايجاد توسعه و پـيـشـرفـت در عـلوم پزشكي و مهندسي ژنتيك بـدون آن كـه هـدف ايـن تـحقيقات تولد صرف انسان شبيه سازي شده باشد، مخالفت چنداني نداشته باشند. با اين وجود ، برخي كشورها از جمله واتيكان مخالفت صريح و موكد خود را در اين مورد ابراز داشته و با عمل شبيه سازي انسان با هر هدف و مقصودي كه باشد، مخالفند.
در حــــال حــــاضـــر عـــلاوه بـــر ســلـــول هـــاي بـــنــــــدنــــــاف،تــحــقــيــقـــــات وســيــعـــــي بـــــر روي سـلـولدرمـاني و مهندسي بافت در حال انجام است كه آينده روشني خواهد داشت. براي مثال، با استفاده از روشهاي مهندسي بافت ميتوان به كمك بيوراكتورهاي ويژه،لايههاي نازكي از بـافـتهـاي گـونـاگـون را تـهـيـه و بـراي مـقـاصـد مختلف استفاده كرد.
در ايـن روش پس از مدت كوتاهي بيماران احساس ميكنند با افزايش انرژي مواجه شده و در قواي دروني آن ها بهبودي اتفاق افتاده است. اين بيماران نتايج مطلوب در معالجه ، از بين رفتن فشار روحي و بهبود فعاليت هاي روحي و رواني را تجربه ميكنند. فعاليت عملي بازيافت شده ارگان ها و بافت هاي آسيب ديده و ضعيف شده داخـلــي بــه سـمــت بـهـبــودي يـكـنــواختـي پيـش ميرود. معالجه با اين روش به نتايج مثبت در درمان سرطان ، ايدز ، ديابت ، اسكلروزيس و بيماري كرونيك و بيش از 50 بيماري ديگر منجرشده است.
از بيماري هاي قابل درمان با اين روش مي توان به آلزايمر، آنمي ، آسيب مغزي ، سرطان ، فلج مغزي ، سستي و بيحالي مزمن ، ديابت ، ناتواني حسي - حركتي ، ضعف سيستم ايمني ، لوسمي ، سفت شدن بافت هاي نرم ، پاركينسون ، التهاب و درد مفاصل ، آنمي سلول داسي شكل ، صدمات يا جراحات عصب ستون فقرات و حمله مغزي اشاره كرد.
كاربرد سلول های بنيادی در بازسازی سلول ها
از سلول هاي بنيادي ميتوان براي بازسازي سلول ها يا بافت هايي استفاده كرد كه بر اثر بيماري يا جراحت صدمه ديدهاند. اين نوع درمان به درمان سلولي معروف است. يكي از كاربردهاي بالقوه اين شيوه درمان ، تزريق سلول هاي بنيادي جنيني در قلب براي بازسازي سلول هايي است كه بر اثر حمله قلبي صدمه ديدهاند. در يكي از تحقيقات ، پژوهشگران زمينه سكته قلبي چندين موش را فراهم كرده و پس از آن سلول هاي بنيادي جنيني را درون قلب آسيب ديده موش ها تزريق كردند. در نهايت سلول هاي بنيادي بافت ماهيچه آسيب ديده را بازسازي كردند و كاركرد قلب موش ها را بهبود بخشيدند.
از سلـول هـاي بنيـادي ميتوان براي بازسازي سلول هاي مغزي بيماران مبتلا به پاركينسون استفاده كرد. اين بيماران فاقد سلول هايي هستند كه ناقل عصبي موسوم به دوپامين را تـوليد ميكنند. بدون وجود اين پيك شيميايي حـركـت بيمـاران مبتـلا به پاركينسون نامنظم و منقطع است و اين افراد از ارزش هاي غير قابل كنتـرل رنـج مـيبـرنـد. در تحقيقـات انجام شده روي موش ها پژوهشگران، سلول هاي بنيادي جنينـي را در مغـز مـوش هـاي مبتـلا بـه بيماري پاركينسون تزريق كردند و شاهد آن بودند كه سلول هاي بنيادي ، موش ها را بهبود بخشيدند. دانـشـمـنــدان امـيـدوارنـد كـه روزي بتـواننـد ايـن مـــوفــقــيـــت خـــود را در انـســان هــاي مـبـتــلا بــه پاركينسون هم تكرار كنند.
سـلــول هــاي بـنـيـادي سـلـول هـاي اولـيـهاي هستند كه توانائي تبديل و تمايز به انواع مختلف سلول هاي انساني را دارند و از آن ها ميتوان در توليد سلول هاي و نهايتا بافتهاي مختلف در بدن انسان استفاده كرد.
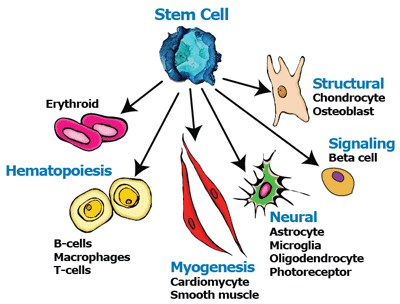
موفقيتهای سلول های بنيادی
محققان معتقدند سلول هاي بنيادي حاصل از جنين هاي كوچك مي تواند قدرت شنوايي و بينايي را در حيواناتي را كه توانايي ديدن و شنيدن دست داده اند، بازگرداند. يك گروه تحقيقاتي، با استفاده از سلول هاي بنيادي مغز استخوان انسان، شنوايي را در خوكچه هاي هندي ترميم كردند و يك گروه ديگر از پژوهشگران با استفاده از سلول هاي بنيادي قورباغه، نوزادان نابيناي قورباغه را صاحب چشم هاي سالم كردند. هرچند اين يافته ها هنوز در انسان آزمايش نشده است اما مي تواند به روشن شدن برخي از مهم ترين فرايندهاي زيست شناختي در رشد و نمو شنوايي و بينايي كمك كند و در ايجاد حوزه جديد پزشكي باززايي مفيد واقع شود. اين كشف نشانگر قابليت فوق العاده تحقيقات سلول هاي بنيادي در درمان گستره وسيعي از بيماري هاي مرگبار و ناتوان كننده است كه ميليون ها انسان را مبتلا كرده است.
محققان در آزمايشگاه، سلول هاي بنيادي را به سلول هاي شبه نرون تبديل كردند و سـپـس آن هـا را بـه گـوش داخـلـي خـوكـچـه هـاي هـندي پيوند زدند. سه ماه بعد اين خوكچهها بخشي از شنوايي خود را به دست آوردند. هدف از انجام اين مطالعه، رشد مجدد سلول هاي حساس شنوايي اعلام شده است. اين سلول ها نقش حياتي در قدرت شنوايي پستانداران دارند. با اين وجود محققان هنوز نمي دانند چگونه اين فرايند اتفاق مي افتد. محققان هدف نهايي از انجام اين تحقيقات را ، مطالعات مشابه روي انسان اعلام كـردنـد. هـنـگـامـي كـه سـلـول هـاي حـسـاس شـنـوايـي در گـوش داخلي انسان و ساير پـسـتـانـداران در اثـر صـداي بـلـنـد، بـيـماري هاي خودايمني، داروهاي سمي يا پيري ميميرند، آسيب دايمي به شنوايي وارد مي شود. در اين ميان پرندگان و خزندگان خوش شانس ترند. سلول هاي شنوايي آسيب ديده در اين حيوانات، باززايي كردند و قدرت شنوايي حيوان را بازگرداندند. در يك مطالعه ديگر، با استفاده از سلول هاي بنيادي، در جنين نابيناي قورباغه، چشم هاي سالم توليد كردند. معمولا سلول هاي بنيادي قورباغه در محيط آزمايشگاه فقط به پوست تبديل مي شوند اما اين گروه تحيقاتي هفت عامل ژنتيكي مختلف را كه موجب فعال شدن ژن هاي تشكيل دهنده چشم مي شوند، به ظرف آزمايش خود اضافه كردند.
هنگامي كه سلول هاي تغيير يافته به جنين قورباغه پيوند زده شد، نوزادان قورباغه، مي توانستند ببينند. آزمايش هاي ژنتيكي نشان داده است سلول هاي بنيادي به انواع بسيار متفاوت سلول ها تبديل مي شوند. با اين وجود نتيجه اين مطالعه هنوز روي انسان كاربردي ندارد.
درمان ناباروری با سلول های بنيادی
ناباروري دغدغه 10 تا 15 درصد مردم دنياست. آماري كه كم و بيش، با همين رقم خودش را در مرزهاي كشور هم نشان مي دهد.
طبق اعلام سازمان جهاني بهداشت (WHO) تعداد زوج هاي نابارور دنيا به 510 ميليون زوج مي رسد. با اين حال، ايران در سال هاي اخير در درمان ناباروري حرف هاي زيادي براي گفتن داشته است.
يكي از روش هاي جديد درمان ناباروري استفاده از سلول هاي بنيادي براي مردان و زناني است كه توانايي توليد نطفه ندارند. آزمايش هاي مطالعات حيواني اين روش در ايران بر روي موش انجام شده و موفقيت آميز بوده است. فاز انساني مطالعه اين روش هم شروع شده كه اگر به جواب نهايي برسد، تحول مهمي در درمان ناباروري محسوب مي شود.
بر اساس مطالعات انجام شده، 90 درصد زوج هاي نابارور مي توانند با استفاده از يكي از روش هـاي درمـانـي مـوجود، صاحب فرزند شوند. استفاده از سلول هاي بنيادي ميتواند مشكل 10 درصد باقيمانده را حل كند.
كاربرد سلول های بنيادی در بيماری پاركينسون
بيماري پاركينسون از جمله بيماري هاي سيستم اعصاب مركزي است كه بيش از 2درصد جمعيت بالاي 65 سال را در بر مي گيرد. اين بيماري از ديدگاه آسيب شناسي با از بين رفتن گروه خاصي از نورون ها در ناحيه مغز مياني به نام نورون هاي دوپامينرژيك مشخص مي شود. لرزش، سختي و كم حركتي كه از بارزترين نشانه هاي اين بيماري است، در اثر از بين رفتن اين نورون ها ايجاد مي شود. از ديگر نورون هايي كه در اين بيمـاري دچـار آسيـب مي شوند، نورون هاي نورآدرنرژيك و سروتونرژيك نواحي خاصي از مغز مياني است كه در ايجاد افسردگي و زوال عقلي كه اغلب با اين بيماري همراه هستند، دخيل است.
علت از بين رفتن گروه خاصي از نورون ها در بيماري پاركينسون نامشخص است همچنين گمان مي رود تنش ناشي از حضور اكسيژن، عملكرد نادرست ميتوكندري در فيزيوپاتولوژي اين بيماري مؤثر باشند؛ در ضمن به دليل اينكه اين بيماري در اغلب موارد به صورت انفرادي است، گمان مي رود فاكتورهاي ژنتيكي همراه با فاكتورهاي محيطي نظير ويروس ها در بروز اين بيماري نقش ايفا مي كنند. در عين حال موارد نادري از اين بيماري به صورت خانوادگي وجود دارد. در اين موارد جهش در ژن هاي خاصي كه به طور عمده در تجزيه پروتيين ها نقش دارند، عامل اصلي بروز بيماري است. رايج ترين روش درماني اين بيماري استفاده از داروهاي L-Dopa و Carbidopa است. اين دو ماده سبب افزايش سنتز و رهاسازي دوپامين مي شوند در رفع كم تحركي و سختي، به ويژه در مراحل اوليه درمان مؤثر هستند.
اما با پيشرفت بيماري به دليل از بين رفتن نورون هاي دوپامينرژيك سنتز دوپامين، در نهايت كارايي درمان كاهش مي يابد. به تازگي روش جديد سلول درماني براي درمان ايـن بيماران مورد توجه قرار گرفته است. در اين روش، درمان با پيوند سلول هايي مناسب به ناحيه آسيب ديده صورت مي گيرد. بدين منظور مي توان انواع مختلي از سلول ها از جمله بافت مغزي جنين را به كار برد. ليكن به دليل مشكلات اخلاقي و تكنيكي موجود به دليل نياز به تعداد زياد جنين و نيز رد پيوند، استفاده از اين روش با محدوديت هاي زياد روبه رو است.گزينه ديگر براي سلول درماني استفاده از سلول هايي بنيادي است. به منظور كاربرد اين سلول ها در پيوند و درمان بيماري پاركينسون لازم است اين سلول ها ابتدا به نورون هاي دوپامينرژيك تمايز يابند. با دو روش كلي مي توان به اين هدف نايل شد: 1) دستكاري ژنتيكي سلول هاي بنيادي 2)تغيير شرايط محيط كشت سلول هاي بنيادي. در روش اول با واردكردن ژني كه نقش اساسي در تكوين نـورون هـاي دوپـامينـرژيك دارد به سلول هايي بنيادي، باعث تمايز اين سلول ها از نورونهاي دوپامينرژيك مي شود.
در روش دوم بــا اضـافـه كـردن فـاكـتـورهـاي القاكننده خاص به محيط كشت و از طريق كشت سلول هاي بنيادي با گروه خاصي از سلول هائي كـه تـوانـايـي القـاي سلـول بنيادي به سلولهاي عـصـبــي را دارنــد نــورون هــاي دوپــامـينـرژيـك حـاصـل مـي شـود. فـاكـتـورهـايـي كـه جهت القا اسـتفاده مي شوند عمدتا برگرفته از مسيرهاي تكويني طبيعي توليد اين نورون ها در بدن است و از آن جمله مي توان فاكتورهاي Shh و FGF8 را نام برد.
منبع: ماهنامه مهندسی پزشکی
کلمات کلیدی: biomedical engineering ، مهندسی پزشکی ، آشنایی با مهندسی پزشکی ، معرفی مهندسی پزشکی ، مهندسی پزشکی گرایش بالینی ، مهندسی پزشکی گرایش بیومکانیک ، مهندسی پزشکی گرایش بیوالکتریک ، مهندسی پزشکی گرایش بیومتریال (بیومواد) ، مهندسی پزشکی ایران ، مهندسی پزشکی دانشگاه پیام نور ، پایگاه آموزشی و اطلاع رسانی مهندسی پزشکی ، اخبار و تازه های مهندسی پزشکی ، مقالات مهندسی پزشکی ، آموزش مهندسی پزشکی ، دانلود کتاب های مهندسی پزشکی ، دانلود جزوه های مهندسی پزشکی ، دانلود نمونه سوالات امتحانی مهندسی پزشکی ، Stem Cell ، آشنایی با Stem Cell ، کاربردهای Stem Cell ، سلول های بنیادی ، آشنایی با سلول های بنیادی ، کاربردهای سلول های بنیادی ، مهندسی بافت ، آشنایی با مهندسی بافت


.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
ممنون